がん細胞がぷちぷち壊れていく…人類の希望「光免疫療法」発見の瞬間2023.09.05 16:00 女性セブン 現役医師48名が回答『自分が患者だったらが処方されたくない薬』 共通点は「依存しやすい」「副作用がきつい」「効かない」
がん細胞がぷちぷち壊れていく…人類の希望「光免疫療法」発見の瞬間「がんを光らせる実験のはずがまさかの結末に」
2023年9月30日
2020年9月、厚生労働省から正式に承認を受け、楽天メディカルが普及に尽力中の光免疫療法。およそ9割のがんに効く治療法であると期待されている。がんという複雑怪奇な病に立ち向かう、この治療法はいったいどうやって生まれたのだろうか。『がんの消滅:天才医師が挑む光免疫療法』 (芹澤健介[著]/小林久隆[医療監修]、新潮新書)より、一部抜粋、再構成してお届けする。
始まりは、がんを「治療する」ための研究ではなかった?
2009年5月、米国メリーランド州ベセスダ。ワシントンD.C.のすぐ北西に隣接するその町に、アメリカ最大の医学研究機関、米国国立衛生研究所(NIH:National Institutes of Health)はある。そのNIHの主任研究員、小林久隆の実験室で奇妙な現象が起きていた。
――がん細胞がぷちぷち壊れていく。
当時、小林が取り組んでいたのは「がんの分子イメージング」である。
医学における〈イメージング〉とは人体内部の構造などを解析、診断するために画像化すること。「がんの分子イメージング」とは、つまりがんを可視化する研究だ。がんを「治療する」ための研究ではない。ましてやがん細胞を破壊するなどということが目的ではない。
がん細胞の表面には他の正常細胞にはないタンパク質が多数、分布している。がん細胞を移植されたマウスの体組織内に、このタンパク質とだけ(特異的に)結合する物質を送り込んでやれば、がん細胞にだけその物質がくっつくことになる。
この物質に蛍光物質をつけてやればどうなるか。がん細胞だけを光らせることができる。外科手術の際は、その光っている部分、がん細胞だけを取り除くことが可能になるし、取り残しも防げる。簡単に言えば、当時の小林が取り組んでいた研究のひとつはそうしたものだった。
その日、朝から試していたのは〈IR700〉という光感受性物質だった。光に当たると化学反応を起こして発光する物質である。IRはInfrared=赤外線の略だ。700nm(ナノメートル)付近の波長の光に反応するからIR700と名づけられた。
700nmの光とは、テレビの赤外線リモコンでも使われるような無害安全な種類の光である。紫外線のような波長の短い光だと細胞を傷つけてしまう恐れがある。そのために選ばれた可視光に近い近赤外線である。
その光を何度がん細胞に当ててもうまく光らない。
マウスのがん細胞と試薬はちゃんと結合しているはずだった。だが、きれいに光らない。がん細胞が仄かに発光はするのだが、際立った反応を見せることもなく、そのまま暗くなってしまう。明らかにほかの試薬とは違う反応だった。実験は失敗に見えた。
「またダメだ……」
「どうしてなんだろう」続く、実験現場の奇妙な現象
実験に当たっていた小川美香子(現北海道大学大学院薬学研究院教授)は、蛍光顕微鏡のモニターを見つめていたその時のことをよく覚えていた。小川は京都大学薬学部出身。浜松医大の助教職から2年間という期限で小林のもとに留学していた。
小川の研究テーマもまた「がんの分子イメージング」だ。自他ともに認める〝化学屋〟で、実験の精度や手順には定評がある。実際、NIHでも優秀な博士研究員(フェロー)に与えられる賞を受賞していた。
「どうしてなんだろう」
がん細胞と結合させる試薬によって、がんの光り方や明るさも変わる。リストアップした試薬を片っ端から実験し、その差異をデータとしてまとめるのが小川の仕事だった。
東京慈恵会医科大学の大学院からNIHに来たばかりの光永眞人(現慈恵医大医学部講師)も戸惑いながらモニターを見つめていた。
帰国を控えた小川から実験を引き継いでいる光永の役割は記録用に撮影データを残すことだった。当時を振り返って光永は言う。
「パッと光を当てれば、ほかの色素はだいたいこちらの予想通りに光ってくれました。近赤外線の強さや露光時間を計算してやると、がん細胞がどのくらい光って、何秒後には消えていくというパターンがある程度は分かっていたんです。ですが、IR700の場合はがん細胞の光り方も違っていて、近赤外線を当てた後、顕微鏡の視野が急激に暗くなっていきました」
この2年で小川はすでに200近くの蛍光物質を試している。近赤外線を当てたとたん、その光エネルギーに反応してモニター内でがん細胞が鮮やかな緑色に光ればそれは「よい試薬」だ。
しかし、リストの最後の方にあったこのIR700は、何度実験を繰り返してもきれいに光らせることができなかった。ぼんやりと光るには光っても、その淡い光はすぐ消え、顕微鏡の視野が暗くなる。その繰り返しだった。
IR700の大元は、道路標識や東海道・山陽新幹線の車体のあの青色の塗料
そもそも、このIR700の実験を小川が後回しにしていたのにはわけがある。
「小林先生には前々からやってみてと言われていたんですけどね」と小川は言う。
「〝化学屋〟の私としては、IR700の化学式があまり素敵な形じゃないなあと思っていたんです」
理系の研究者はしばしば自分の専門分野を伝える際にこうした言い回しをする。〝物理屋〟〝化学屋〟〝数学屋〟などだ。それはともかく、小川のような薬学の専門家の目からはIR700という物質はそう見えたらしい。
「化学式を見るとわかるんですが、この試薬はもともとは水に溶けにくいフタロシアニンという色素を水溶性にするために、スルホ基を上下につけているんです」
スルホ基とはスルホン酸の陰イオン部分で、水によく溶ける。スルホン酸自体は硫酸に匹敵する強い酸なのだが、このスルホ基の性質を利用して、染料や界面活性剤など水に溶けていないと使えない有機化合物を合成する際に使われる。
「実験の素材としては非常に扱いにくそうな化合物だったんですね。なので、正直なところ、ほったらかしにしていたんです。でも、そろそろ留学期間も残りわずかだし、小林先生にもお尻を叩かれていたので、ちょっとやってみようかと」
フタロシアニンは光や熱に強い性質を持つ色素である。道路標識や東海道・山陽新幹線の車体のあの青色の塗料に使われている。これを水溶性にしたIR700は小林が以前から懇意にしていた小さな化学メーカーが売り込んできた。この物質が気になった小林はメーカーと調整を重ね、実験や治療に使えるよう仕立てていたのだ。
そのIR700の実験がうまくいかない。
それどころか、がん細胞は死んでしまっているようだった。死んだがん細胞を特定できたところで画像診断としては意味がない。生きたがん細胞を光らせてこそ、治療に役立つのだから。
ぷちぷち割れる…光免疫療法の「発見」
急いで倍率を上げてよくよく観察してみると、がん細胞がどんどん壊れているように見えた。まるで水風船が割れるように、あるいは焼いた餅が膨らむように、がん細胞が次々と膨張して破裂していくのだ。その様子を小川は「ぷちぷち割れる」と表現した。
「そんなふうにがん細胞が割れるのはそれまで見たこともありませんでした。それに、がん細胞を光らせる実験中にがん細胞が死んじゃうっていうのは、少なくとも担当者の私は求めていない結果でしたし、どこで実験の手順を間違えたんだろうって、そればっかり考えていましたね」
実験のエキスパートである小川が「それまで見たこともなかった」と首をひねるような現象だった。
光永も困った顔でモニターを見つめるばかりだった。光永にとってもがん細胞が割れて死んでいくのは想定外だった。普通に考えれば、近赤外線を当てるだけでがん細胞が壊れるはずがない。光の出力は正常値。高出力でがん細胞を焼き殺しているわけではないのだ。
そもそも実験に使う光として近赤外線が選ばれているのも、「細胞には影響を与えない安全な光」だったからだ。だが、何度繰り返しても結果は同じ。
「やっぱりコイツの形が悪いんじゃないかなあ。このスルホ基が何かを邪魔してるんじゃないかと思うんですけど」
小川が言ったのはIR700のことだ。
「なんだか光り方も変ですよね……」
このIR700には光永も朝から撮影のタイミングや露出の調整で苦労させられていた。
すでに午後一番のラボ・ミーティングの時間が迫っていた。小川はミーティング直前、実験の様子を上司である小林に伝えた。
「今朝からIR700を試しているんですけど、うまくいかなくて……」
「うまくいかない?」
「何度やっても死んじゃうんですよ」
「……死ぬって、何が」
「がん細胞が、です」
「がん細胞が死ぬって……小川さん、それってどういうことや」
小林は時折、生まれ故郷の西宮の話し言葉が出る。
そそくさとミーティングを終え、小川が顕微鏡室でその現象を小林に見せた時だった。小林が大きな声でこう言った。
「これはおもろいなあ!」
食い入るようにモニターに見入っていた。
「すごい、すごいで! これは治療に使えるんちゃうか!」
光免疫療法が〝発見〟された瞬間だった。
「がん細胞だけを殺す治療法が開発されつつある」と大統領が漏らした!?
その後、小川美香子から助手を引き継いだ光永眞人が実験を重ね、光永を第一著者、浜松医大に戻った小川を第二著者、小林久隆を最終著者とした論文「特定の膜分子を標的とするがん細胞を選択的に近赤外線によって破壊する治療法(Cancer Cell -Selective In Vivo Near Infrared Photoimmunotherapy Targeting Specific Membrane Molecules)」(2011年11月、『ネイチャー・メディシン』)が発表された。後に「光免疫療法(PIT:Photoimmuno-therapy)」、あるいは「近赤外線光免疫療法(NIR-PIT:Near Infrared Photoimmunotherapy)」とも呼ばれることになる治療法の最初の論文だ。
当時のバラク・オバマ大統領が年頭の一般教書演説でこの治療法を「米国の研究成果」として取り上げたのは、論文発表からたった2ヶ月後のことだ。
〈近赤外線でがん細胞を選択的に破壊する〉という前代未聞の治療法が、いかに医学界を超えたインパクトを与えたかがよくわかる。
オバマは「技術革新(イノベーション)を起こすには基礎研究が必要だ」と述べた後、こう言った。
「今日、連邦政府が支援する研究所や大学において、数々の発見がなされている。健康な細胞を傷つけることなく、がん細胞だけを殺す治療法が開発されつつあるのだ」
おそらくは「注目すべき研究がないか」と大統領府からNIHに問い合わせがあるなり、「注目すべき研究があります」とNIHから報告がなされるなりしたのだろう。
演説内で取り上げられることを事前に知らされていなかった小林は、その翌日、隣の研究室の同僚から知らされ、ホワイトハウスの公式サイトに行ってみると動画があった。
「ほんの一瞬だったので〝あ、言ったな〟という感想以上のものは抱きませんでしたが、あの演説がひとつの契機になったのは事実ですね」
「がん細胞だけを狙い、物理的に殺す」シンプルなメカニズム
実際、小林の研究生活はここから大きな変化を遂げていくことになる。光免疫療法は「第五のがん治療法」として注目を浴びる中、2020年9月に承認、12月に保険適用を果たすわけだが、まずは光免疫療法のざっくりとした仕組みはこうだ。
小川が出会った「奇妙な現象」のメカニズムは実にシンプルである。光免疫療法はがん細胞だけを狙い、物理的に、「壊す」のだ。がん細胞と特異的に結合したIR700が、近赤外線を当てられると化学反応を起こし、がん細胞を破壊する。これだけだ。
後の研究で詳しくわかったことでは、IR700は近赤外線を照射されると化学変化を起こして結合している抗体の形状を物理的に変化させる。その際、がん細胞に無数の穴を空け、穴から侵入した水ががん細胞を内部から破裂させるのだ。
この「がん細胞だけを狙い、物理的に殺す」という点が光免疫療法の重要な特徴だ。この仕組みはのちに詳しく見ていくことにする。
原理はシンプルだが、もちろんここには最先端の科学技術が詰まっている。
どうやってがん細胞にだけIR700をくっつけるのか?
なぜ近赤外線を使うのか?
特定のがんにしか効かないのではないのか?
そもそも、画像診断の研究をしていたはずの小林が、なぜ治療へと研究の舵を切ったのか?
その根底には、小林のサイエンティストとしての、そして医師としての、深い知見と哲学が宿っているのだが、詳細を見る前に、なぜこのシンプルな光免疫療法が「ノーベル賞級」と言われ、がん治療の「第五の治療法」と呼ばれるほどに注目されたのかを見ておこう。
「第五の」と言うくらいであるから、これまでに「第四」までが治療法として認められてきた。長らく「三大療法」とされてきたのが「外科療法(外科手術)」「放射線療法(放射線治療)」「化学療法(抗がん剤治療)」である。
「第四の治療法」と呼ばれるのが本庶佑京都大学特別教授が開発に携わり、2018年にノーベル医学・生理学賞を受賞したことで知られる「がん免疫療法」だ。
文/芹澤健介 写真/shutterstock
#2『人間とがんとの戦いに終止符をうてるか…「がん細胞だけを狙って殺す」希望の光免疫療法とは? そのメリットとは?』はこちらから
『がんの消滅:天才医師が挑む光免疫療法』 (新潮新書)
芹澤 健介 (著)、小林 久隆 (監修)
現役医師48名が回答『自分が患者だったらが処方されたくない薬』 共通点は「依存しやすい」「副作用がきつい」「効かない」
2023.09.05 16:00
「では、お薬出しておきますね」。そう言って処方された薬がどんな成分で構成されているのか、どんな副作用が報告されているのか、調べたことがある人はどのくらいいるだろうか。多くの人は医師が選んだその1錠を疑わずに服用する。しかし、あなたがのんでいるのは彼らが「処方されたくない」と思っている薬かもしれない──。
そこで、本誌『女性セブン』は42人の現役医師・6人の歯科医師・1人の大学教授に「自分が患者だったら処方されたくない薬」を取材。回答をランキング形式で掲載する。お手元の「おくすり手帳」や処方箋と見比べながら確認してほしい。
【調査方法】
以下、49名の医師・歯科医師・大学教授に「処方されたくない薬」を5つ挙げてもらい、最も処方されたくないものから順に5点、4点、3点、2点、1点として計算した。
青柳泰史さん(放射線科医)、秋津壽男さん(秋津医院院長)、芦田睦子さん(歯科医)、石黒成治さん(消化器外科医)、宇井千穂さん(美容皮膚科医/やさしい美容皮膚科・皮フ科 秋葉原院)、内野勝行さん(脳神経内科医)、大櫛陽一さん(東海大学名誉教授)、大西睦子さん(内科医)、大西良佳さん(麻酔科医/宇治川病院)、大谷直さん(東陽町歯科医院)、岡田正彦さん(新潟大学名誉教授)、川原加苗さん(救急科医)、窪田徹矢さん(泌尿器科医/くぼたクリニック松戸五香)、加藤陽子さん(三国歯科)、古賀昭義さん(整形外科医/医療法人社団永生会クリニックグリーングラス)、児玉慎一郎さん(こだま病院理事長)、佐藤留美さん(呼吸器科医/朝倉医師会病院)、左藤桂子さん(内科医)、柴亜伊子さん(美容皮膚科医/あいこ皮フ科院長)、鈴木香奈さん(耳鼻科医/金沢駅前ぐっすりクリニック)、住田憲是さん(望クリニック院長)、周東寛さん(南越谷健身会)、杉町圭蔵さん(おんが病院統括院長)、高橋徳さん(クリニック徳院長)、高橋怜奈さん(産婦人科医/渋谷文化村通りレディスクリニック)、田中亜希子さん(あきこクリニック院長)、谷本哲也さん(内科医/ナビタスクリニック川崎)、武井智昭さん(内科医/医療法人つばさ会高座渋谷つばさクリニック)、竹中美恵子さん(小児科医/女医によるファミリークリニック)、徳田安春さん(群星沖縄臨床研修センター総合診療医)、戸田佳孝さん(戸田リウマチ科クリニック院長)、長澤彩さん(歯科医/デンタルケアステーション高田馬場歯科)、中嶋麻優子さん(歯科医)、中原英臣さん(新渡戸文化短期大学名誉学長)、中村光伸さん(整形外科医/光伸メディカルクリニック)、野尻真里さん(うずら歯科)、橋口公章さん(はしぐち脳神経クリニック院長)、平松類さん(眼科医/二本松眼科病院)、前田佳宏さん(精神科医/和クリニック)、松田明子さん(美容皮膚科医/センシンクリニック)、眞鍋洋一さん(眼科医/大多喜眼科)、松田史彦さん(松田医院和漢堂院長)、武藤智香さん(美容外科/元麻布ヒルズメディカルクリニック)、福地裕三さん(性病科/にじいろクリニック新橋)、福長美幸さん(皮膚科医/センター北ヒロクリニック)、山本佳奈さん(内科医/医療ガバナンス研究所)、渡邊宏行さん(精神科医)、渡辺尚彦さん(日本歯科大学内科客員教授)、渡辺信幸さん(中部徳洲会病院健康管理センター長)
多くの医師がNO「中毒になる薬」
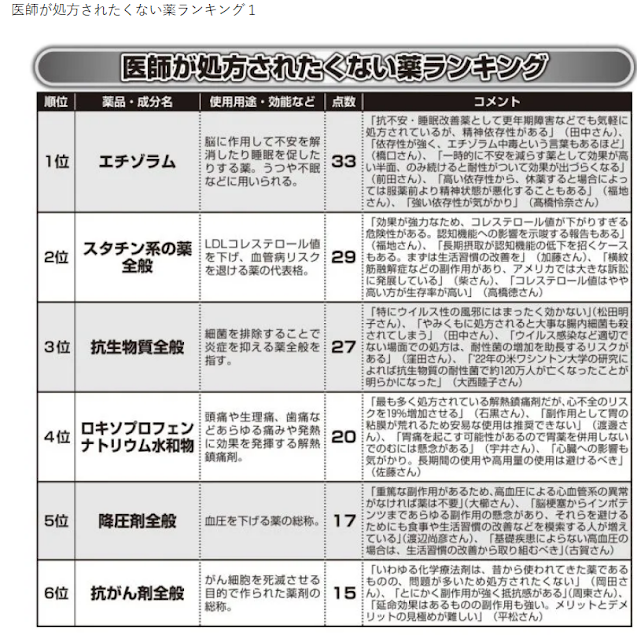
睡眠薬や鎮痛剤、風邪薬に目薬まであらゆる薬の名前が挙がったが、それらの大きな共通点は「依存しやすい」「副作用がきつい」「効かない」の3点に集約される。依存しやすいことを理由に、もっとも多くの回答者が「のみたくない」と声を揃えたのは、脳の緊張を抑えることで不安や不眠を解消するベンゾジアゼピン系の「エチゾラム」だ。ナビタスクリニック川崎の内科医、谷本哲也さんが言う。
「抗不安薬や睡眠薬として古くから使われてきた薬のため、安心だと思って服用している人が多く、処方する医師も多い。しかし依存性があり、のみ続けるとやめられなくなる危険性もある」
「エチゾラム中毒」という言葉もあるとして警鐘を鳴らすのは、はしぐち脳神経クリニック院長で脳神経外科医の橋口公章さんだ。
「確かに効果は高いため、期間を決めて一時的に服用するならいい。しかし漫然とのみ続ける患者も多く、気がついたら中毒のような状態になって薬が手放せなくなることも多いのです」
光伸メディカルクリニック院長で整形外科医の中村光伸さんが依存を懸念するのは、エチゾラムと同じくベンゾジアゼピン系に分類される睡眠導入剤「トリアゾラム」だ。
「依存性が高いうえ、夢遊病のような症状や中途覚醒時の健忘などの副作用が報告されています。意識がもうろうとしているときに、転倒など予測外の事態を招く可能性が高いので、のみたくない薬です」
エチゾラムの次に多くの専門家たちが「NO」をつきつけたのは、脂質異常症の治療に使われる「スタチン」系の薬。東海大学名誉教授で大櫛医学情報研究所所長の大櫛陽一さんは、その理由は強い副作用にあると説明する。
「スタチン系の薬はコレステロール値を下げるとして広くのまれている薬ですが、多くの人にとってデメリットがメリットを上回ります。
多用すると運動筋が壊死して筋肉痛や脱力などの症状が出る『横紋筋融解症』が起こる可能性があり、糖尿病のリスクも最大で2.61倍上がることがわかっています。さらに、がんや出血性の脳卒中などのリスクも高まり、筋萎縮性側索硬化症(ALS)の発症率を10〜100倍上げるという報告もあり、重症筋無力症が副作用に追加されました」
大櫛さんは「そもそも脂質異常症は治療の必要がない」と断言する。
「日本のコレステロール値の基準は、欧米で20年前に用いられていたものがまだ使われています。現在、悪玉といわれるLDLコレステロールの基準値の上限は、欧米では190mg/dlですが、日本の基準は119mg/dl。この厳しい基準によって、女性の7割が異常と判断され、薬をのむことになります。
しかし実際に日本人女性に関しては、コレステロール値が高い方が、死亡率が低いこともわかっているのです。欧米では2004年から心血管疾患にかかっていない女性にコレステロール低下薬は不要としています」(大櫛さん・以下同)
多くの医師たちが「薬で治療する必要がない」と声を揃えたのは高血圧も同様。
「日本における血圧の基準値は世界的に見ても厳しく、収縮期血圧の目標値が130mmHgとされています。確かに降圧剤は一時的に血圧を下げますが、脳卒中、心筋梗塞など命にかかわる病気の予防効果は認められていません。一方、脳梗塞や低血圧による失神など重篤な副作用が報告されています」
日常で多用する薬にも多くの医師たちが「処方されたくない」と回答。鎮痛剤の「ロキソプロフェンナトリウム水和物」にも、副作用を懸念する意見が相次いだ。
「疼痛緩和の効果は期待できますが、肝障害、胃腸障害などの副作用のリスクが高い。喘息がある場合は、喘息発作やアナフィラキシーショックが起きることもあります」(朝倉医師会病院・佐藤留美さん)
ロキソプロフェンと同様に疼痛治療を目的とした薬である「プレガバリン」には、むくみや倦怠感、めまい、ふらつき、不眠などの副作用がある。望クリニック院長で整形外科医の住田憲是さんが解説する。
「プレガバリンは神経に作用する薬で、なかなかとれない腰や膝の痛みに処方されることが多いのですが、痛みの原因が神経の障害であることは極めて少なく、効果を実感できないのに副作用に悩む患者が非常に多い。そもそも整形外科の痛みは、MRIを撮って調べてみても原因が不明であることが大半です。にもかかわらず、プレガバリンをはじめとして効果が期待できない薬が大量に処方されている現状があります」
日本初の「薬やめる科」を設けた松田医院和漢堂院長の松田史彦さんは、向精神薬が痛み止めとして多用されている現状を危惧している。
「脳内の“幸せホルモン”と呼ばれるセロトニンを増やす働きのあるセロトニン・ノルアドレナリン再取り込み阻害薬(SNRI)は、本来はうつ病の薬ですが、最近は慢性腰痛などにも手軽に使われています。しかし副作用をみると、眠気、めまいのほか、不安、錯乱、視力障害、自殺企図など危険なものが多く報告されています」
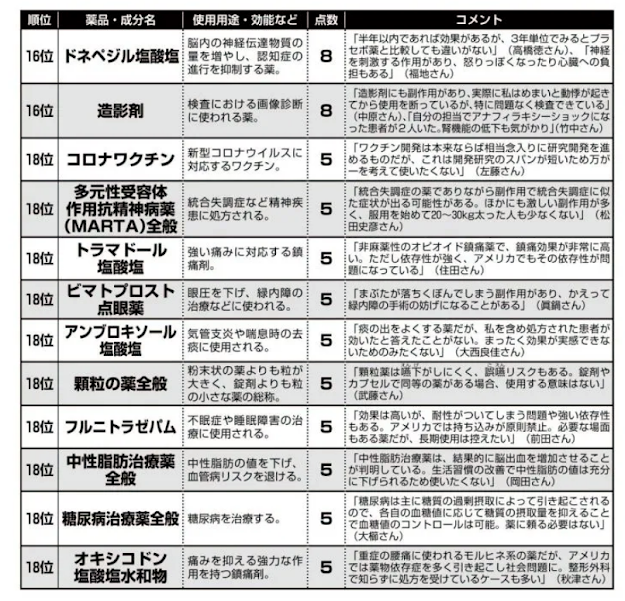
14位の「SSRI」も同様だ。重篤な副作用こそないものの「効かない」薬にも多くの医師たちは懐疑的だ。あいこ皮フ科クリニック院長で美容皮膚科医の柴亜伊子さんは「いまの時代に風邪で総合感冒薬を処方する医師は信用できない」と一刀両断する。
「薬で風邪は治らないことは周知の事実であるはずなのに、いまでも処方する医師は珍しくありません。しかも総合感冒薬は風邪に伴う諸症状に効くように、解熱鎮痛薬、抗ヒスタミン薬など複数の成分が配合されているので、不要な成分が体内に入り副作用が出るリスクが高い。もし風邪のつらさを軽減したいなら、解熱剤、せき止めなど、症状に合わせた薬をのむべきです」
「新薬の罠」にダマされてはいけない
のめば依存のリスクがあり、副作用に体を蝕まれて効果は薄い──そんな「処方されたくない薬」を避けるためには何が必要か。松田さんは「むやみに薬を欲しがろうとする姿勢から改めるべき」と話す。
「診察だけで薬を処方しなければ、不満に思う患者がいるのも事実です。診察時間は限られているので、さっと薬を出した方がお互いのためというふうに考える医師も多い。
まず患者としてすべきなのは、どんな薬にも副作用があって、害があることを知ることです。薬の副作用は無限にあり、頭痛や便秘など軽微なものは見逃されやすい。医師もすべての副作用を覚えきれません。疑問に思う症状が出たら、ネットなどで副作用を調べて、医師に確認してみることです」(松田さん)
だが実際には、よほど打ち解けた間柄でなければ、わずかな診察時間で医師に意見を伝えられる人は少ないだろう。実際、薬の話を出すと、嫌な顔をされることもある。
「主治医に確認しても納得のいく返事がなかった場合は、病院を変えるのもひとつの手です。副作用を勘案せずに、安易に長期間にわたって必要もない薬を処方されている患者さんから相談を受けるのは日常茶飯事です。
また、新薬ばかりすすめる医師も病院を変えるひとつの理由になると思う。ワクチンも含めて、『新薬=魔法の薬』と報道されがちですが、少人数を対象とした治験では出てこなかった副作用が隠れている可能性が高い。効かないだけならまだしも、予想外の副作用や合併症で命にかかわる場合もあります」(柴さん)
薬も過ぎれば毒となる。処方された薬をいま一度、見直してみよう。
※女性セブン2023年9月14日号
激しい運動は逆効果…脳科学者が「思い立って運動を始めるより日々の早歩きが健康にいい」と断言する理由
健康にいい運動とはどのようなものか。脳科学者の瀧靖之さんは「激しい運動は、体内に活性酸素を発生させ、組織を傷つける。また、ふだんまったく運動していない人にとっては逆効果だ。晴天の日だけ、少し息が弾むぐらいの早歩きで散歩するだけでも十分で、継続的に行うことが大切だ」という――。
※本稿は、瀧靖之『70代でも老けない人がしている 脳にいい習慣 「ほんの少し」でこんなに変わる!』(三笠書房)の一部を再編集したものです。
激しく運動している人が意外と若々しく見えない理由
「健康のためには運動が一番」、とは誰もが思っていることでしょう。
これは間違いありません。とはいえ、単に身体を動かせばいいというものではありません。
例えば、ふだんまったく運動しないのに、急に長距離を全力で走ったり、フットサルで激しくプレーしたりすることは、脳の健康にとってもあまりプラスにはなりません。むしろマイナスのほうが大きいのです。
そもそも激しい運動は、体内に活性酸素を発生させ、組織を傷つけます。ふだんから過酷なトレーニングを課している人が、意外と若々しく見えないことがあります。
その原因は、長く日光の紫外線を浴びることで皮膚を損傷するとともに、活性酸素が発生しているためです。
まして、ふだん運動しない人が急に思い立って激しく動くと、身体への負担はより大きくなります。中には「一度激しく動いておけば、当面動かなくていい」と考えている方もいますが、それは正しくありません。
“寝だめ”が効かないのと同様、“運動だめ”の効果も決して大きくないと考えられています。
日常の中に小さな運動を取り入れる
健康にいい運動をするコツは、比較的軽めに、その代わり継続的に行うことです。心肺機能や関節などに問題がないことが前提ですが、例えば晴天の日だけ、少し息が弾むぐらいの早歩きで散歩するだけでも十分です。
これなら、無理をしなくても続けられるのではないでしょうか?
あるいは仕事等で忙しいなら、週末だけ軽くジョギングしてみるとか、通勤電車のひと駅分を歩いてみるとか、なるべく早歩きをするとか、エレベーターやエスカレーターを使わずに階段を上るといった感じでもいいと思います。
日常の中でも、機会を見つけて小さな運動を取り入れることはできるはずです。
ちなみに私も、朝の出勤時は研究棟の4階にある研究室まで、エレベーターを使わずに階段を一段飛ばしで駆け上がることを習慣にしています。
血流を上げて身体とともに脳を目覚めさせるためです。ほんのわずかな運動ですが、一日のウォーミングアップとしてはこれで十分でしょう。
クルマ依存を避け、歩ける距離は歩く
一般に、「一日30分は運動したほうがいい」とよく言われています。
この「30分」に医学的根拠がないこともありません(血中の脳由来神経栄養因子が出るにはこの程度の運動でもよいのです)。
また、「この程度なら続けやすい」という意味でも、これは理にかなっていると思います。それも、連続で動く必要はなく、トータルで30分運動すればいい、というのが通説です。
ただし、5分ずつ小刻みに動くよりは、それなりに長い時間を集中的に動いたほうが効果的です。
この点について、いささか心配なのは都会よりも地方で暮らしている方々です。
例えば東京で生活すると、電車や地下鉄網が発達している分、自宅から駅まで、駅から会社まで、よく歩くことになります。あるいは近くのコンビニにも、歩いて行くのがふつうでしょう。
ところが地方の場合、圧倒的にクルマ社会なので、その分だけ歩く機会は少なくなります。クルマを使うことにあまりにも慣れてしまっているため、自宅からほんの100メートル先のコンビニにさえクルマで行こうとする、そういう生活をしている方も珍しくないようです。
たしかに便利ではありますが、これが「健康にいい」とは言えません。できるだけクルマ依存を避け、歩ける距離は歩くという心がけも重要だと思います。
早歩き、球技…健康にいい運動3つのポイント
ひと口に運動と言っても、いろいろな種類があります。どうせなら、より効率的な運動をして成果を出したいところでしょう。
そんなニーズに応えるように、世の中には例えば「指先を鍛えると頭がよくなる」とか「下半身のトレーニングがダイエットに効く」とか、諸説が流布しているようです。
ただ正直なところ、医学的にはまだわからない部分が多く、統一的な見解はありません。少なくとも、どの部位を鍛えればどうなるというほど、身体は単純にできていないと思います。
それよりも決定的な差異を生むのは、やはり「運動するか、しないか」ということです。どんな運動であろうと、しないよりはよほどいい。その一歩を踏み出すかどうかが、何よりも重要なのです。
そのうえで、強いて「いい運動」を挙げるなら、大きく3つあります。
1つ目は、早歩き、軽いジョギングや水泳のような全身運動。これは脳の血流も上げるし、海馬の神経細胞の新生を助けるとも言われています。もっとも、たいていの運動は全身を使うので、身も蓋もない言い方をすれば「何でもいい」のです。
2つ目は、球技や団体スポーツ。単に身体を動かすだけではなく、戦略等で頭を使うため、脳に悪いはずがありません。それに仲間内でのコミュニケーションも必要になるので、刺激にもモチベーションにもなるでしょう。
3つ目は、2つ目とも関連しますが、楽しみながらやること。「健康のため」という強迫観念に駆られて無理やり運動しても、ケガのもとになるし、だいたい長続きしません。言い換えるなら、軽い気持ちや遊び感覚で続けられる運動を見つけてみるといいと思います。
---------- 瀧 靖之(たき・やすゆき) 東北大学教授 1970年生まれ。医師。医学博士。東北大学大学院医学系研究科博士課程卒業。東北大学加齢医学研究所機能画像医学研究分野教授。東北大学東北メディカル・メガバンク機構教授。脳のMRI画像を用いたデータベースを作成し、脳の発達、加齢のメカニズムを明らかにする研究に従事。読影や解析をした脳MRIは、これまで16万人分にのぼる。 ----------